罕见病例:微浸润性腺癌也会转移?!术后1年胸膜胸椎及淋巴结广泛转移?怎么回事?
2024-01-30 叶建明 叶建明说结节
患者男性,76岁,于2022年11月时在某医院因肺结节行手术治疗,术后病理微浸润性腺癌。
前言:我们不管在肺癌诊疗指南上还是许多文献中,抑或临床工作都已经表明原位癌与微浸润性腺癌局部完整切除就是治愈,不可能复发或转移。但近日有位群友发给我一个病例,几乎颠覆了原来微浸润性腺癌不会转移的观点。他提供了详细的影像学资料与病理学资料,确实2022年11月时术前只是肺小结节,而且是磨玻璃密度的,术后病理为微浸润性腺癌;也同时确实2024年1月的PET-CT是提示广泛转移,而且锁骨上淋巴结穿刺证实是低分化腺癌!这到底是怎么回事?
病史简要信息:
下图是群友与我交流时,说起有个微浸润性腺癌转移的病例,问我有没有兴趣看看:
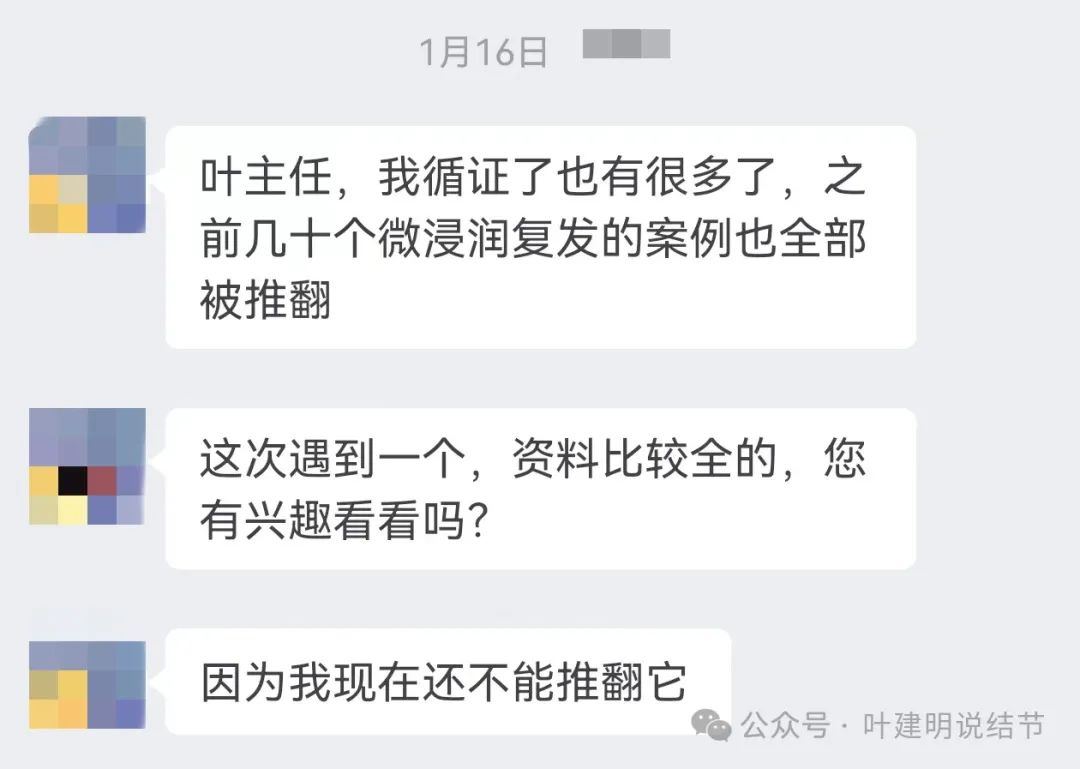
患者男性,76岁,于2022年11月时在某医院因肺结节行手术治疗,术后病理微浸润性腺癌。此后常规随访,发现肿瘤标志物升高,并于2023年底经PET-CT检查考虑胸椎、胸膜、锁骨上淋巴结以及肺门纵隔淋巴结广泛转移。且经锁骨上淋巴结穿刺活检确诊为低分化腺癌。
相关资料展示:
先看2022年11月手术前的影像:
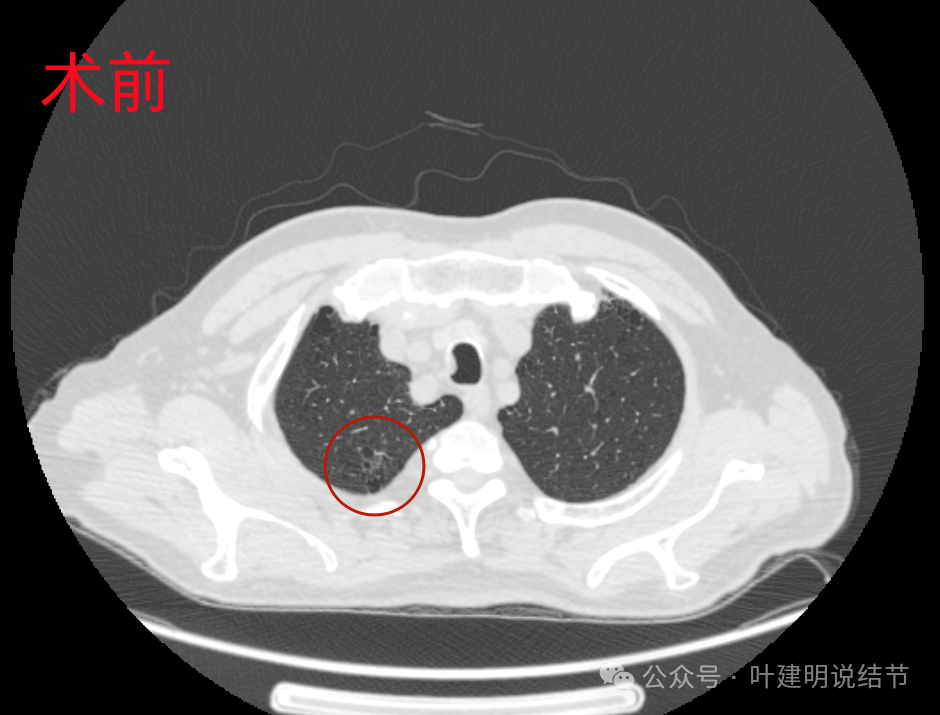
右上叶淡磨玻璃影伴空泡征,轮廓较清。
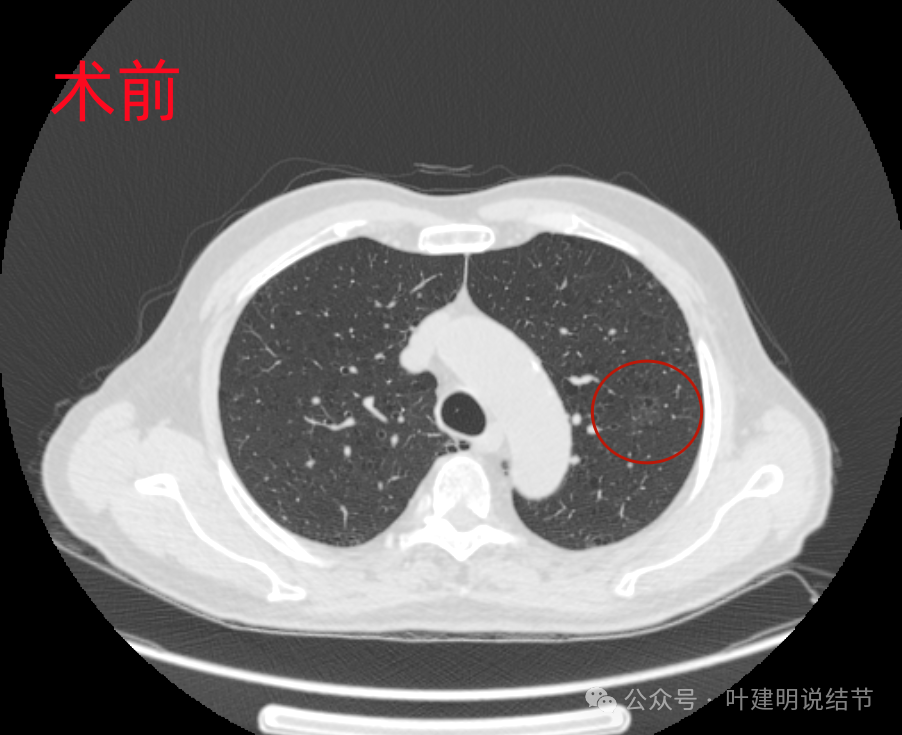
左上叶淡磨玻璃影伴空泡征,轮廓较清。
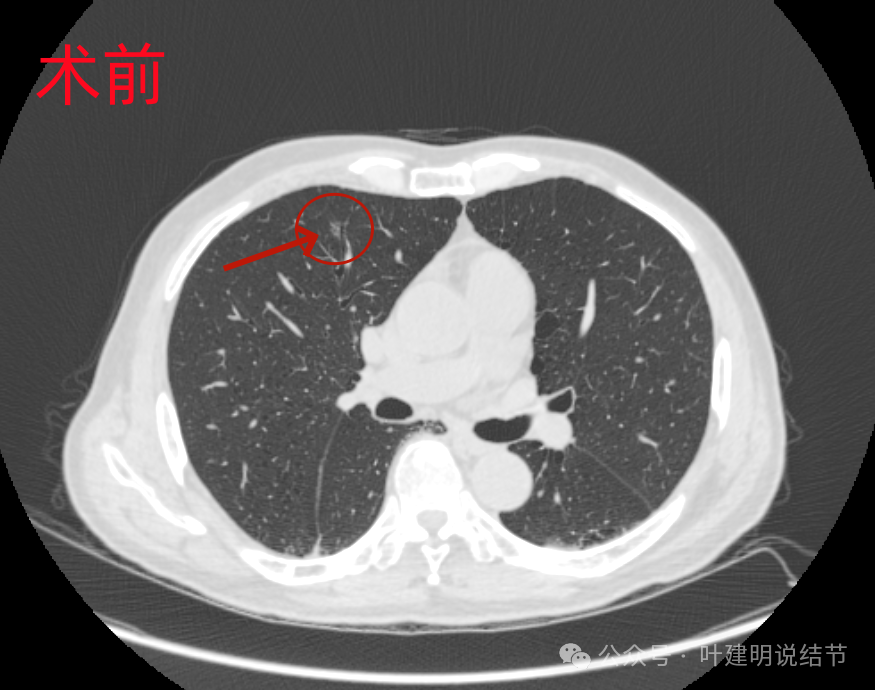
右上叶前段磨玻璃结节,轮廓与边界清。这处也是手术切除的病灶,并被确认为微浸润性腺癌的。

两肺多处间质性病变或磨玻璃影伴小空泡征,不似肿瘤的样子。
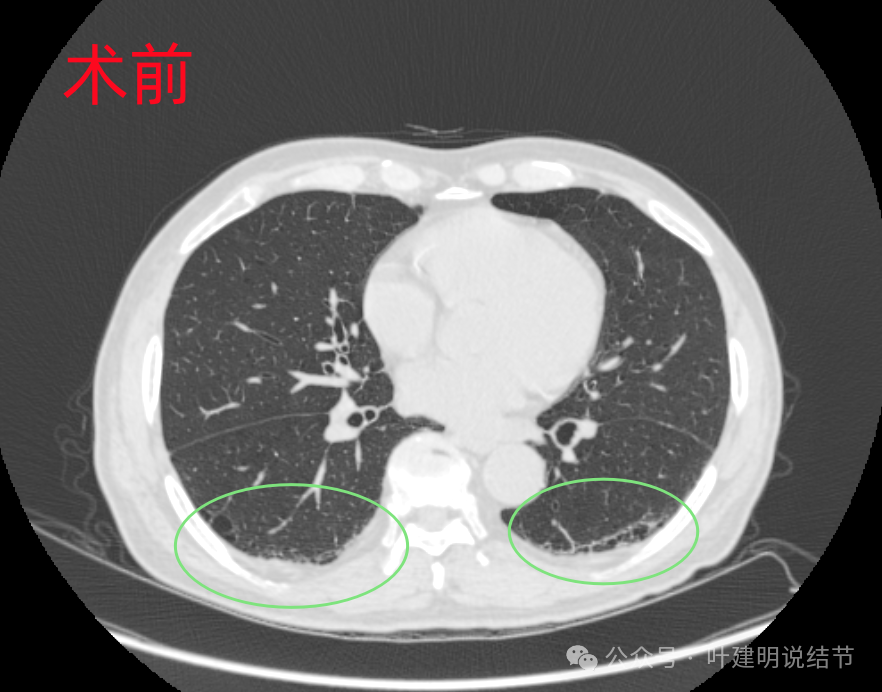
两肺胸膜下改变,肿瘤是不像的。
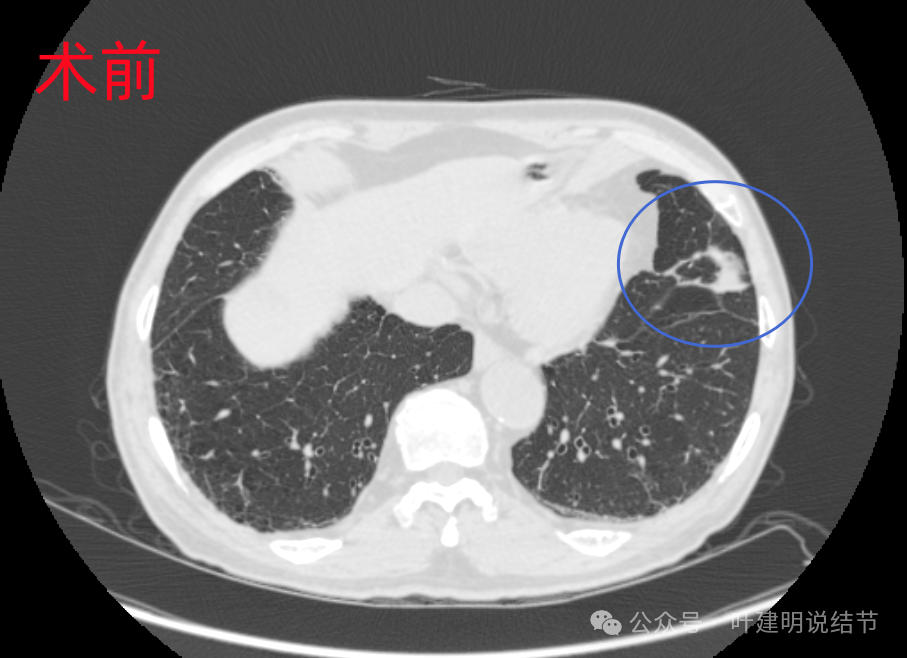
左上叶舌段阴影,密度较高,但呈片状,也无明显收缩力或膨胀性,应该是慢性炎,不像肺癌的。而且术前也做过PET-CT没有提及两肺或其他脏器有肿瘤性病灶。
再看2022年11月手术治疗情况:

患者在A医院检查发现右上叶磨玻璃结节,于B医院查PET-CT,提示右上叶前段磨玻璃结节,长径0.7厘米。又到C医院进行了手术,右上叶前段切除,病理示:微浸润性腺癌。

上图是当时的病理报告。
再看2023年12月份与2024年1月份的检查情况:
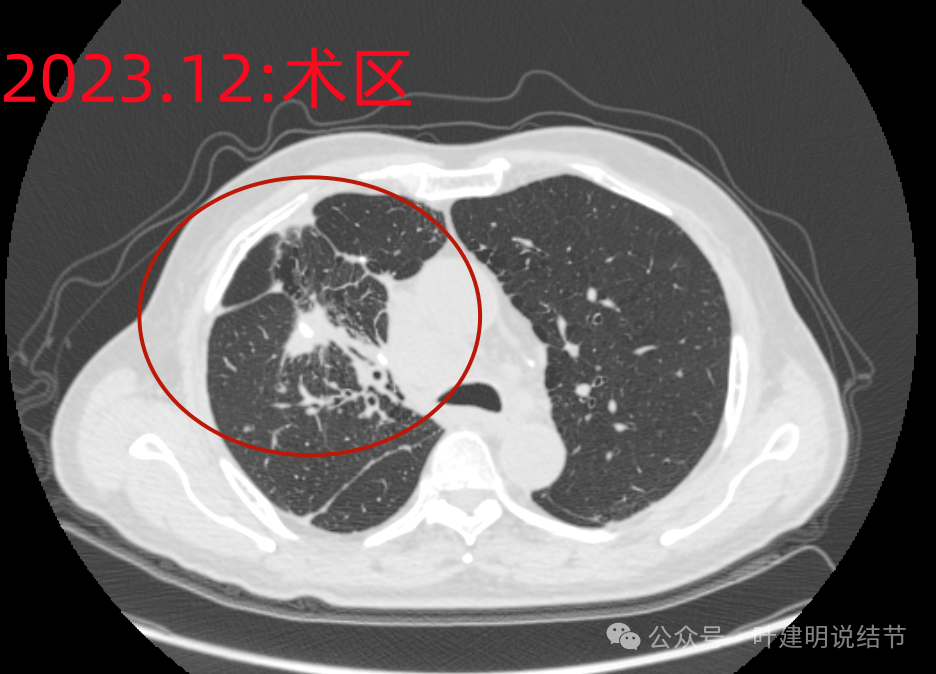
术区改变。
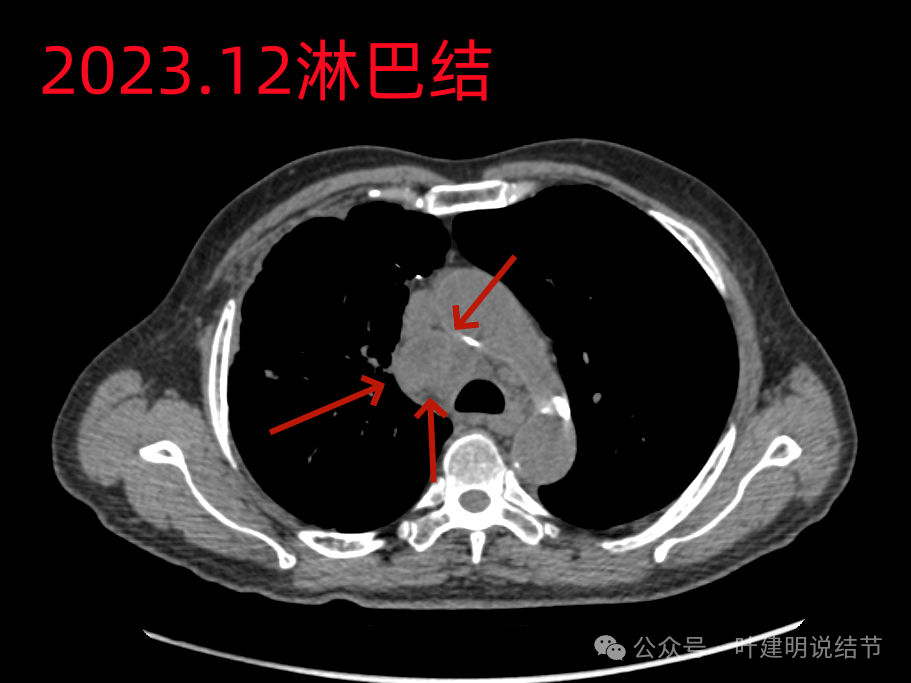
纵隔淋巴结巨大并融合。
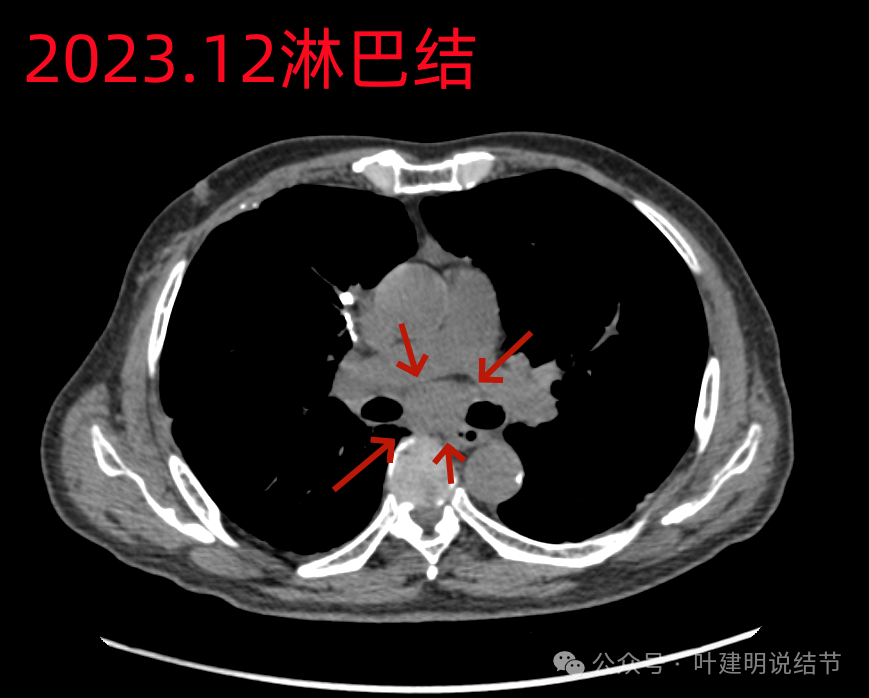
隆突下也是明显肿大淋巴结。
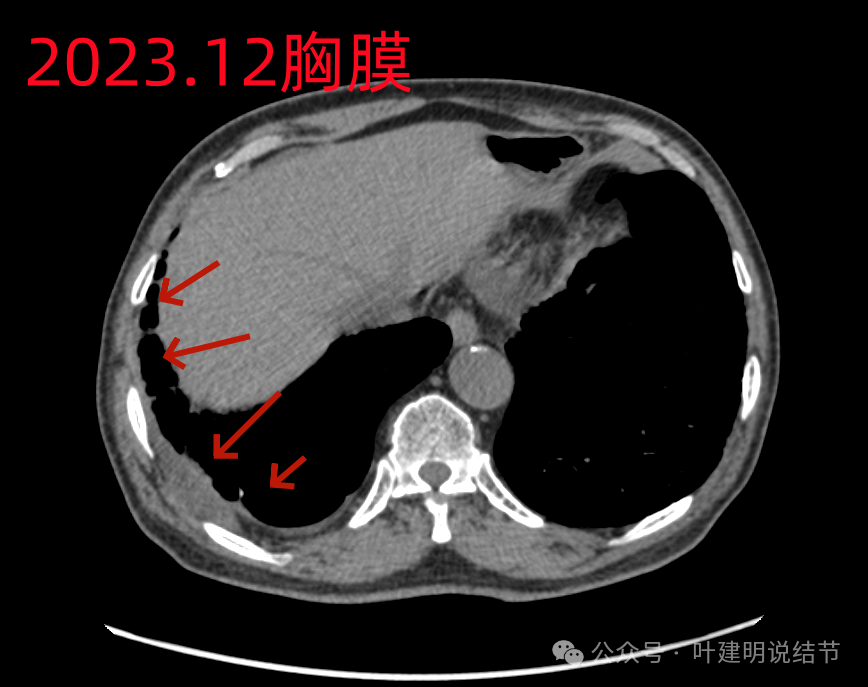
胸膜毛糙,不均质增厚。
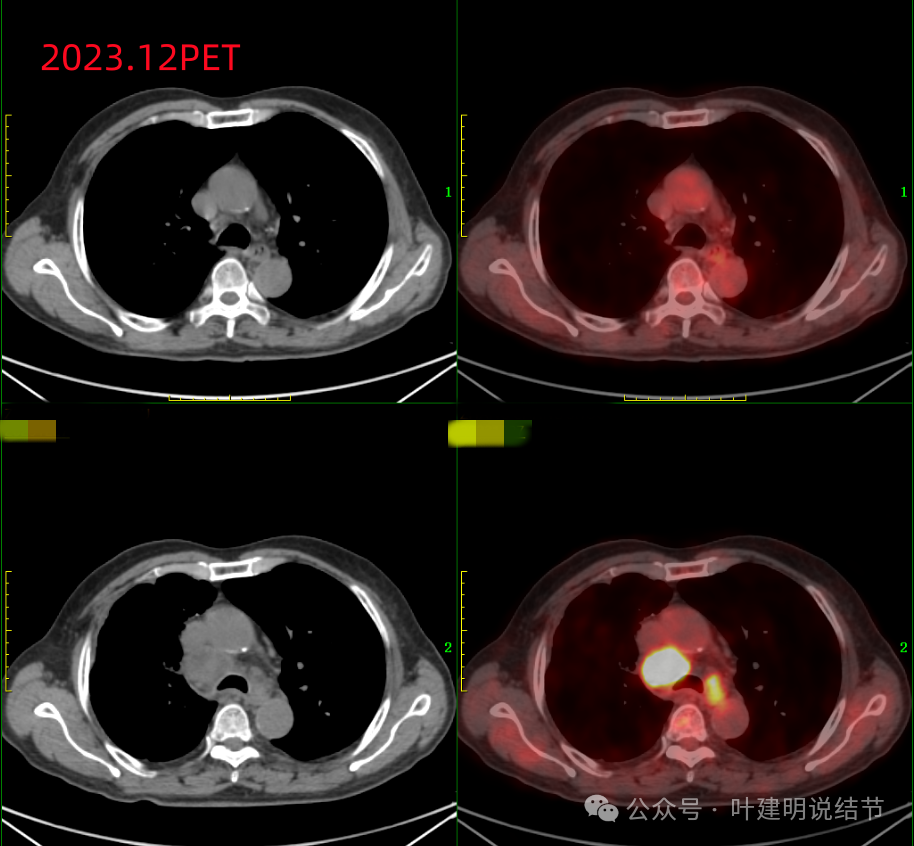
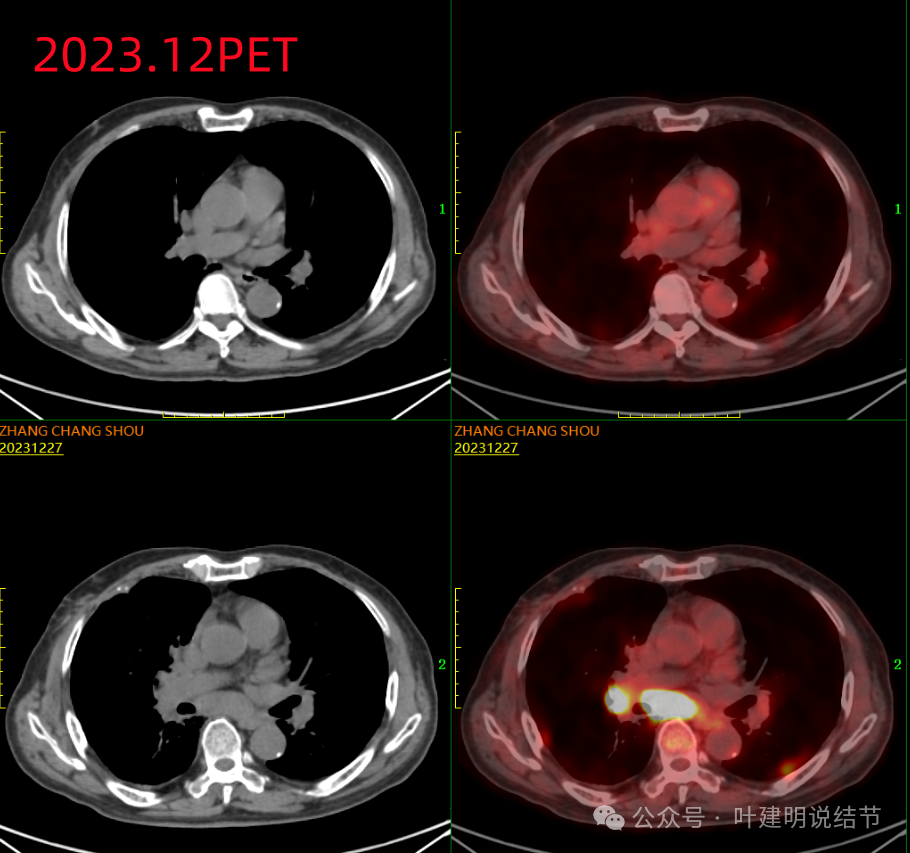
PET提示纵隔肺门淋巴结明显肿大并代谢增高。

PET报告示:右侧胸膜多发结节,FDG代谢增高,考虑转移;右锁骨上、纵隔、右肺门多发淋巴结肿大,FDG代谢增高,考虑转移;L4椎体骨质破坏,FDG代谢增记,考虑转移。化验当中的CA125以及CA199均显著升高。

右锁骨上淋巴结穿刺活检明确是:转移性低分化肺腺癌!
困惑与微浸润性腺癌的概念:
困惑所在:
这没法理解呀!如果术前CT上是实性结节,病理微浸润性腺癌,还要怀疑会不会病理不准确,有其他高危成分没有发现。但从术前影像上看,也必是纯磨玻璃结节无疑,影像上也符合非侵袭性强的肺癌的,又有病理加持,那应该不会错。但术前PET也没有说其他地方有考虑恶性肿瘤的,而且转移灶主要是肺门纵隔以及右侧锁骨上淋巴结,再加上胸椎,这符合肺癌转移的样子。
微浸润性腺癌是怎样的概念呢?

肿瘤贴壁样生长为主;要单发且不大于3厘米,浸润性病变的最大径要不超过5毫米;可以包括其他亚型成分;若有脉管侵犯或坏死,则不能诊断为MIA;粘液性癌除外。病理上都没有脉管侵犯,肿瘤怎么会在这么短的时间内广泛转移呢?
指南对于微浸润性腺癌治疗效果的表述:

微浸润性腺癌如果完整切除,总体5年生存率为100%。
我的考虑分析:
现在的矛盾是“右上叶原手术切除病灶是纯磨玻璃密度,病理必是微浸润性腺癌;现在的转移灶也确实是低分化腺癌,PET也没有说其他地方有另外的原发病灶!”
如何解释目前这样的矛盾?只有两个可能:要么目前针对微浸润性腺癌的理论体系不对,要么就是目前的转移并非来自当时的微浸润性腺癌!
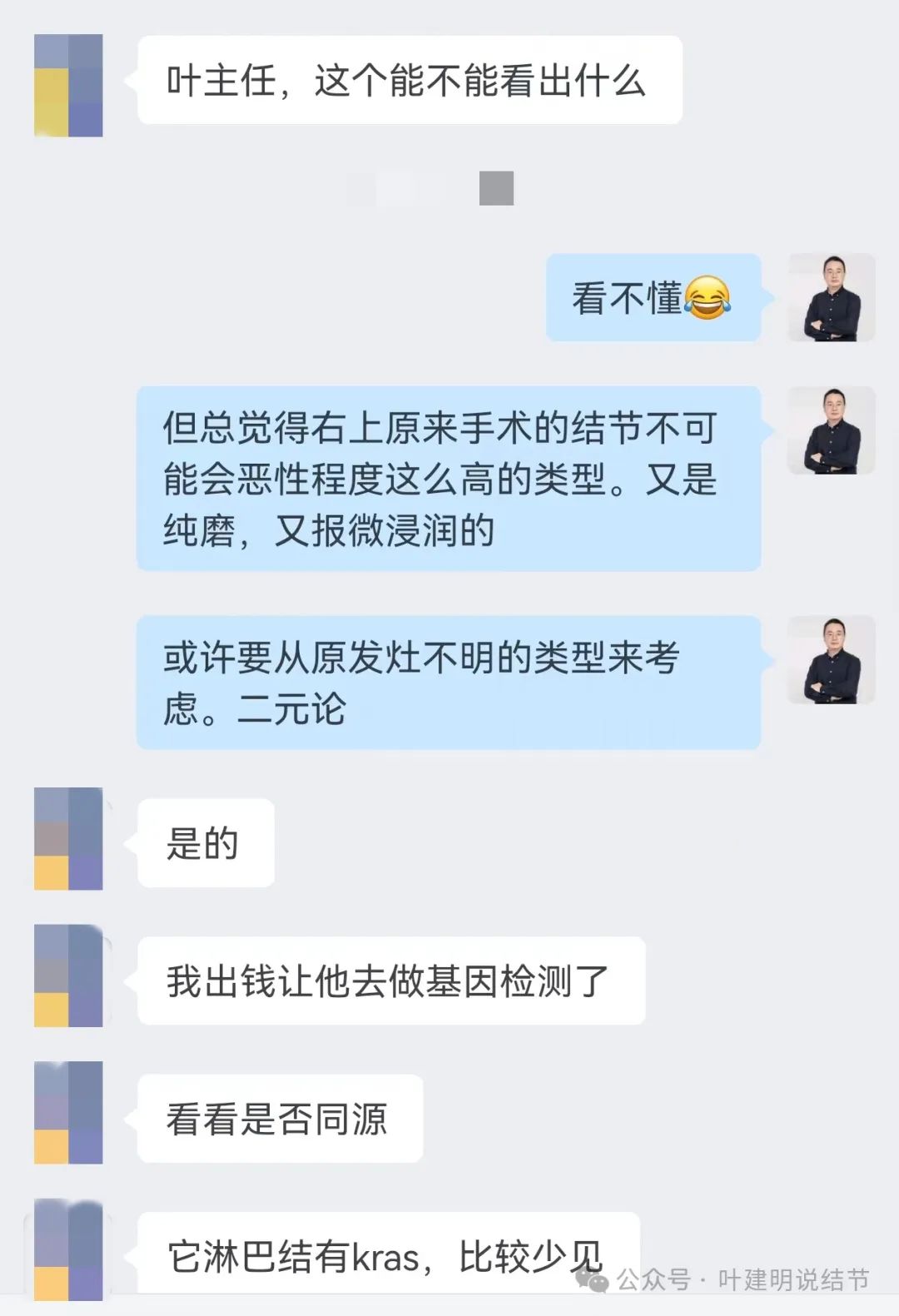
我认为用二元论更能解释患者的这种状态。毕竟原发灶不明肿瘤最常见的也是呼吸道和消化道。而且原发灶不明显肿瘤有占癌症前发病例的2-10%。加上现在多原发肺癌也很常见,这是解释得通的。
后续反馈:
群友出钱给患者送了基本检测,包括了术前的微浸润性腺癌的标本以及此次锁骨上淋巴结穿刺的标本,结果如下:

上图是右上病灶的基因检测报告。
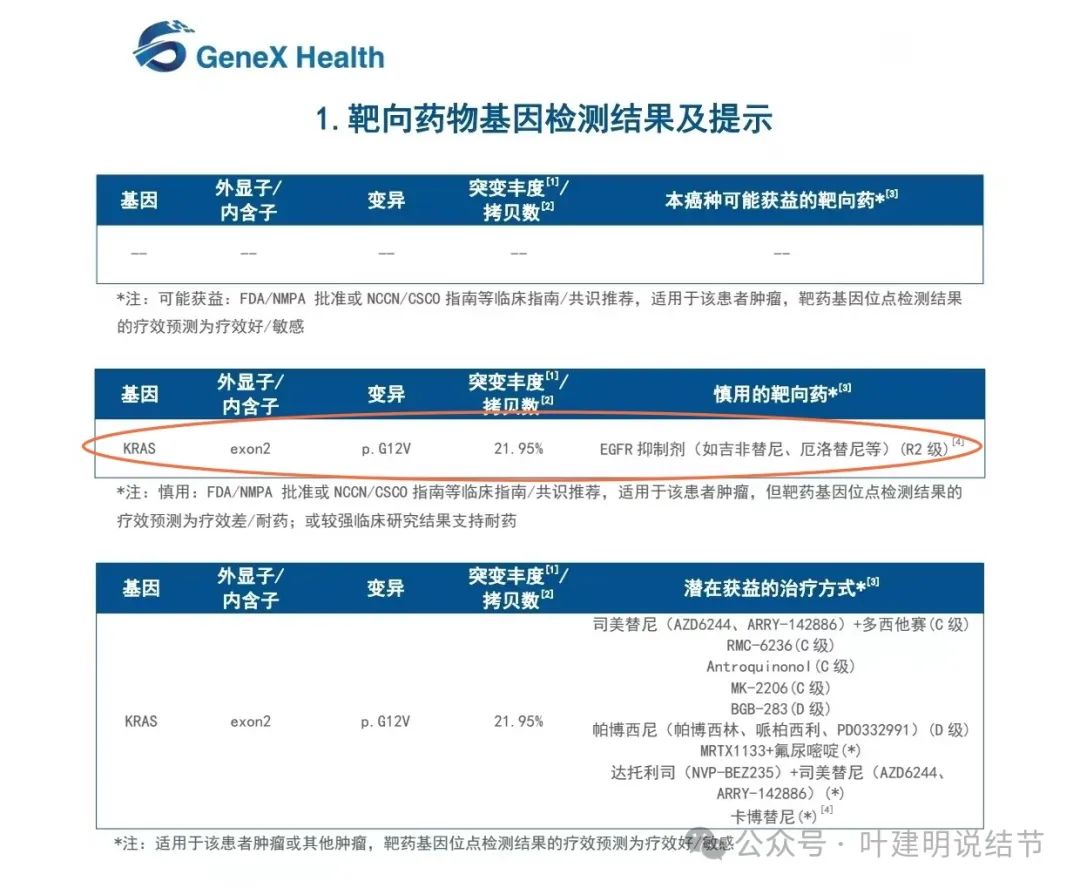
上图是锁骨上淋巴结穿刺标本的基因检测报告。
虽然都是KRAS突变,但突变位点不同!也就是说从基因层面来说,两都并非同源!!以目前能取得的证据来看,我此前的考虑是最为符合实际情况的。
感悟:
这是个非常罕见的病例,如果基因检测不能推翻之前微浸润性腺癌转移的诊断,那么是要颠覆目前病理诊断与临床肺癌诊疗体系的!虽然极少见,但就不能说微浸润性腺癌切除即治愈,就可能需要再区分风险等级的不同,有的可能得术后辅助治疗,就有可能楔形切除不够再回到肺叶切除加淋巴结清扫。当然,个人以为真的出现了这种情况,也是千分之一,万分之一,甚至更少的概率的,我们其实也不必草木皆兵,从而大规模推翻目前有关微浸润性腺癌的认知,导致过度治疗的盛行。
作者:叶建明
版权声明:
本网站所有注明“来源:梅斯医学”或“来源:MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明“来源:梅斯医学”。其它来源的文章系转载文章,本网所有转载文章系出于传递更多信息之目的,转载内容不代表本站立场。不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言







怎样能看到全文?
15
#肺癌# #微浸润性腺癌#
33