2.1 下颌小舌的定位 下颌小舌是下颌支矢状骨劈开舌侧水平骨切开的重要骨性标志之一,因为下颌支矢状骨劈开的舌侧骨切开是围绕下颌小舌的区域开展的。大量有关下颌支的解剖学研究表明,下颌小舌的定位有较大的变异性
[8-10]。下颌小舌的定位对于下颌支矢状骨劈开的重要性在于水平和垂直两个方面。下颌小舌在水平方向距离升支后缘的距离十分重要,因为下颌支矢状骨劈开升支舌侧骨切开必须延伸至下颌管的后部,以便保护下牙槽神经血管束,并能够降低髁状突意外骨折的概率。从下颌小舌到乙状切迹最凹点的垂直距离对于舌侧骨切开也十分重要,如果切开的位置过于靠上,导致骨折线上没有骨松质,可能出现意外劈开。Kim等[8]在1997年作了相关的研究,在不分性别和年龄的成人干燥下颌骨中,下颌小舌水平方向定位于中央稍后方,距离升支前部占整个宽度的54%,垂直方向上1/3稍下方,距离乙状切迹的距离占整个高度的32%。而在混合牙列组干燥下颌骨中测量的数据与之有差异,证明下颌小舌随年龄增长向后下方移动。在他们的实验中还测量了下颌小舌到下颌第二磨牙的水平和垂直距离,这为临床医师提供下颌小舌的定位信息,并保护下牙槽神经以及并行的血管。
2.2 下颌支骨松质分布 事实上,下颌小舌在升支表面的定位对于下颌支矢状骨劈开来说意义并不是很大,仅仅是给临床医师提供一个大体的概念,但是对于口内升支垂直骨切开来说就重要得多,所以下颌小舌的定位研究在与口内升支垂直骨切开有关的解剖学研究中十分常见
[8],而对于下颌支矢状骨劈开来说,下颌小舌附近的内在结构则更为重要。意外骨折是下颌支矢状骨劈开常见的并发症
[8-10],有多种原因可能导致意外骨折,但主要原因仍然是骨切开线上有皮质桥相连就强行劈开所致。有关下颌支矢状骨劈开舌侧骨切开处解剖结构的报道很少,因为以前研究大多基于临床经验,于下颌支矢状骨劈开有关的解剖数据十分有限。1991年Smith等
[11]研究了下颌支内骨皮质的融合情况:实验是在50例不分性别的成年亚洲人下颌骨上进行的,分别在随机挑选的一侧下颌骨的3个部位进行切割,得到3个截面。在截面上测量下颌小舌和乙状切迹最低点到颊舌侧骨皮质融合处的距离,并分别测量下颌小舌水平和下颌小舌到乙状切迹最低点之间距离一半处升支的厚度。研究发现,平行或低于下颌小舌水平,在升支前部颊舌侧骨皮质融合仅占2%,升支后部占6.1%。而在下颌小舌上7.5-13.3 mm处,升支前部融合率为20%,升支后部为30%,推荐舌侧水平切开应位于或稍高于下颌小舌水平,因为较高水平的切开有可能增加劈开难度甚至导致意外骨折。基于骨融合的考虑,不支持舌侧骨切开延长至下颌支后缘,仅向后扩展至下颌小舌窝。Kim等
[8]采用相同的方法进行剖面测量,但在下颌小舌以下平面未发现融合样本,因此他们推荐,在韩裔人群中开展下颌支矢状骨劈开,舌侧水平切开应该位于下颌小舌上 4 mm之内,向后应扩展到下颌小舌后5-8 mm,来获得足够的骨厚度并避免意外骨折。
因为以上的研究是在干燥下颌骨上进行的,而真正的手术是在有颌面畸形的特定年龄段的患者当中进行,而干燥下颌骨和有颌面畸形特定年龄段的患者下颌骨的解剖结构是否存在差异,很多学者提出质疑,因而近几年的研究大多是在患者中进行。2003年日本Muto等
[10]采用CT扫描方法来研究下颌畸形患者升支骨松质的定位和分布情况,并与正常组进行了对比,发现患者组下颌支更薄,松质骨的分布情况也更复杂。他们还依据每一测量层面中骨松质的分布,把升支中骨松质边缘形态分为5种类型,还特别提出,在骨性Ⅲ类患者中有12%在下颌小舌平面骨松质有分裂,10%的患者在该平面后部骨松质缺如。在这22%的病例中,如果舌侧骨切开位于下颌小舌和乙状切迹中点水平之上,劈开困难或意外骨折的概率会更高。依据试验结果,他们提出,舌侧骨切开的最安全位置应是在紧邻下颌小舌的上后方,骨切线轻微向下,并且建议短的骨切开线,这样可以简化技术,有较少的骨膜剥离和较少出血。
Danilo等
[9]在2006年作了下颌前突和下颌后缩患者之间下颌支宽度的比较,同样采用CT扫描多平面重建来确定升支中部厚度,发现前突患者的升支厚度明显低于后缩患者,这与Kim[8]和Muto
[10]的研究结果相一致。
2.3 下颌管的定位和走行 下牙槽神经损伤导致其支配区域感觉异常或麻木,可以说是下颌支矢状骨劈开最常见的并发症之一。国外有资料显示,发生率从0%-85%不等
[12-14]。Al-Bishri等
[14]曾用问卷调查和问卷与临床测定相结合方法来调查下颌支矢状骨劈开后神经感觉功能障碍发生率,结果显示,问卷调查中有29%治疗后立即出现神经感觉功能障碍,其中11.6%在治疗后1年仍然未见恢复,而相对客观方法中显示,有38.4%的患者治疗后立即出现神经感觉功能障碍,其中8.1%在治疗后1年仍然未见恢复。Nesari等
[15]应用回顾性研究的方法调查了68例患者,治疗后2个月内62%显示神经感觉功能障碍,但1年半以后仅有24%存在神经感觉功能障碍,这显示了神经恢复的巨大潜力。他们还认为,文献中所显示发生率的差异性是因为没有一个评价神经感觉功能障碍的标准方法造成的[14-15]。
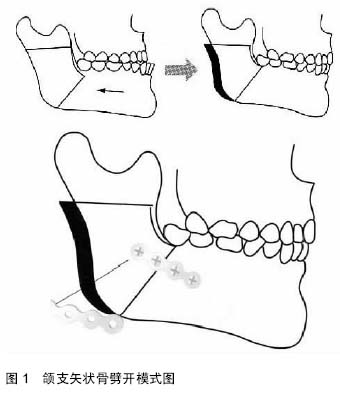
下颌支矢状骨劈开对下牙槽神经的损伤是在切开或劈开骨段时手术器械的直接离断或损伤
[15-16],也可能是由于骨内固定对该神经的挤压或损伤所
致[17-18](
图1)。为了在下颌支矢状骨劈开过程中减少对下牙槽神经的损伤,有关下颌管周围解剖结构及下颌管定位和走向的信息就十重要
[19]。
有关下颌管的研究已有所开展,但大多数是在干燥下颌骨标本上进行的
[20]。1986年Rajchel等
[21]研究不明性别和年龄的成年亚洲人干燥下颌骨,他们把干燥下颌骨在5个既定位置上剖开,试图确定下颌管在下颌骨内颊舌向的定位,结果显示下颌管和骨皮质之间距离在第一、二磨牙之间最大,在第三磨牙处最小。1987年Tamás
[20]使用X射线的方法来研究干燥下颌骨中下颌管的定位,依据其定位的多样性分成4组,并指出在下颌管和外侧骨皮质之间骨髓腔的存在与否是下颌支矢状骨劈开下牙槽神经损伤的一个风险因子,在他的实验中有20%的影像中未见到该骨髓腔。Tamás
[20]还建议用CT扫描来观察将更加精确。
实施下颌支矢状骨劈开的患者通常是下颌畸形的年轻患者,这些患者下颌解剖与报道中所提到的尸体样本的下颌解剖非常不同。临床上常规应用曲面断层作为治疗前确定下颌管位置的方法,但是在曲面断层片上,因为总体清晰度差、脊椎影重叠、影像变形失真等原因,已远远不能满足临床的需要。20世纪80年代以来,计算机和CT影像学技术得到飞速发展,90年代初的螺旋CT及90年代末的多排螺旋CT进入市场以后,临床应用能力得到了巨大的提高,其在颅颌面外科领域的应用也逐渐增多
[22,24-25]。Ylikontiola等[23]的实验中比较了曲面平展、CT、传统螺旋扫描三种方法在定位下颌管颊舌向位置的能力,结论是CT较其他两种方法有更好的分辨力。
Yamamoto等
[13]在2002年用CT扫描的方法研究颌面畸形患者中下颌管的定位,他对20位实施下颌支矢状骨劈开患者的下颌骨进行横向扫描,扫描平面平行于Frankfort平面,从基础平面(经过下颌孔最低点)每隔 2 mm,到低于它的22 mm,共扫描12个层面,以此来确定下颌管的定位,并评价治疗后神经感觉异常与下颌管和外侧骨皮质之间距离的关系。结果显示,当下颌管与外侧骨皮质相接触时,治疗后均发生神经感觉功能障碍,他们认为当骨髓腔的宽度等于或小于0.8 mm时,神经感觉功能障碍发生率明显增大。但是以上这些研究并不能认清下颌管的真实走向以及下颌管与外侧骨皮质定位关系的多样性。2005年Tsuji等
[12]的研究更进一步,用CT横断面扫描检查35例骨性Ⅲ类患者,每一位患者在4个标准位置的横断面上进行测量,以此来确定下颌管的定位和走行。同时还描述了下颌支内下颌管解剖的多变性,帮助在通过颊侧骨皮质进行下颌骨劈开时寻找最安全的部位。他把下颌管与颊侧骨皮质之间的骨髓腔的存在形式分为3种类型:分开型、接触型和融合型,并指出在融合型患者中即使是在安全的地方足够小心地劈开,下牙槽神经仍可能受损。
国内也有类似的研究,但局限于干燥下颌骨和健康人群
[22,24,26],没有关于患者的资料可以借鉴。而且测量项目较为单一,不能精确定位下颌管的走行情况,也没有显示下颌管与颊侧骨皮质之间骨松质的分布情况 。
